سزارین چیست؟
سزارین نوعی جراحی بر روی شکم است که از طریق آن زایمان انجام می شود. سزارین زمانی استفاده می شود که:
- زایمان طبیعی از طریق واژن ممکن نباشد یا این که توصیه نشده باشد و یا
- به نظر برسد ادامه روند زایمان طبیعی برای سلامت جنین یا مادر خطرناک باشد، حتی اگر برنامه ریزی قبلی مبنی بر زایمان طبیعی یا واژینال بوده باشد.
سزارین ممکن است برنامه ریزی شده باشد. اما به دلیل تغییر شرایط در طول وضع حمل و زایمان احتمال انجام سزارین بدون برنامه ریزی قبلی نیز وجود دارد. سزارین برنامه ریزی نشده همان سزارین اورژانسی نیست که زمانی انجام می شود که خطر فوری مادر یا جنین را تهدید می کند به نحوی که نمی توان مشکل را بدون انجام زایمان فوری برطرف کرد.
در آمریکا حدود 32 درصد زایمان ها سزارین است. این روش در بیشتر کشورها کمتر انجام می شود. برای مثال حدود 15 درصد زایمان های انجام شده در هلند از طریق سزارین بوده است و در انگلیس، ملز و کانادا نیز این آمار 25 درصد است.
سزارین به چه منظور استفاده می شود؟
سزارین ممکن است بنا به دلایلی که به سلامت مادر یا کودک ارتباط دارد، انجام شود یا ممکن است شرایطی ایجاد شود که به بارداری و یا پروسه وضع حمل ارتباط داشته باشد که در این صورت ممکن است انجام سزارین بهتر باشد.
دلایل مربوط به سلامت مادر که سبب می شود سزارین انجام شود عبارت است از:
- جراحی های قبلی مرتبط با رحم: شایع ترین این جراحی ها انجام سزارین در بخش ضخیم رحم است که به آن سزارین کلاسیک گفته می شود. البته درصد کمی از خانم ها به این دلیل سزارین انجام می دهند و خیلی از خانم ها هم چنان بعد از انجام سزارین می توانند زایمان طبیعی واژینال داشته باشند.
- عفونت: اگر مادر به عفونتی مبتلا باشد که فرزند در طول عبور از کانال واژن ممکن است آن را دریافت کند در این صورت انجام سزارین توصیه می شود. در برخی خانم های مبتلا به ایدز یا HIV و یا مادران مبتلا به هرپس جنیتال ممکن است انجام سزارین پیشنهاد شود تا ریسک انتقال عفونت به فرزند در حین زایمان و وضع حمل کم شود.
دلایل مربوط به شرایط فرزند که سبب می شود سزارین انجام شود عبارت است از:
- موقعیت بریچ (پاها و یا لگن جلوی سر قرار بگیرد)
- بارداری چند قلو (در مواردی که فرد سه قلو یا بیشتر باردار است انجام زایمان طبیعی یا واژینال دشوار است، مخصوصا اگر سر جنین ها در ابتدا قرار نگرفته باشد)
- شواهدی که نشان دهد جنین فرایند وضع حمل را نمی تواند تحمل کند (برای مثال تغییراتی در ضربان قلب با انقباضات)
دلایلی که انجام سزارین که به خود بارداری ارتباط دارد عبارت است از:
- موقعیت غیر طبیعی جفت (برای مثال جفت رحم یا سرویکس را پوشانده باشد شرایطی که به آن جفت سرراهی می گویند)
- اگر رحم یا سرویکس نتواند در طول بارداری متسع شود.
- اگر فرزند نتواند در طول زایمان در کانال زایمان فرو رود.
سزارین عموما بی خطر است. اما خطرات عوارض در طول این جراحی بیشتر از زایمان واژینال است. در برخی موارد به دلیل افزایش ریسکی که مادر یا فرزند را تهدید می کند زایمان سزارین را پیشنهاد می دهند و این افزایش ریسک مستقل از خطرات جراحی است.
زمانی که وضع حمل بدون مشکل باشد، انجام زایمان طبیعی بر سزارین ارجحیت دارد.
در برخی موارد سزارین به وضوح مناسب است. استفاده از سزارین در این شرایط هم برای مادر و هم برای فرزند بی خطر تر است.
آماده شدن برای سزارین:
آماده سازی برای سزارین بستگی به این نکته دارد که آیا سزارین برنامه ریزی شده است و یا این که به صورت اورژانسی انجام می شود، هم چنین بستگی به این نکته دارد که بیهوشی عمومی استفاده می شود و یا بیهوشی موضعی.
به طور معمول خانم هایی که تحت سزارین برنامه ریزی شده قرار می گیرند نباید 6 تا 8 ساعت قبل از جراحی چیزی بخورند و یا بیاشامند.
برای کاهش ریسک اسید معده قبل از جراحی به شما آنتی اسید داده خواهد شد (در موارد نادر اسید معده می تواند در طول جراحی به ریه فرد نشت کند). شما بعد از زایمان برای کاهش ریسک عفونت آنتی بیوتیک دریافت خواهید کرد.
درست قبل از جراحی یک خط وریدی یا آنژیوکت داخل ورید شما قرار خواهد گرفت. به این ترتیب داروها، مایعات و در صورت نیاز به خون در طول جراحی وارد بدن شما خواهد شد. سیم های متصل به تجهیزات قلبی نیز روی قفسه سینه شما قرار خواهند گرفت تا قلب شما در حین جراحی مانیتور شود، هم چنین دستگاه فشار خون نیز روی بازوی شما قرار خواهد گرفت. در طول جراحی ماسکی به شما داده خواهد شد تا به واسطه آن اکسیژن بیشتری تنفس کنید و دستگاه مانیتورکننده اکسیژن نیز روی انگشت شما قرار خواهد گرفت.
یک تیوب قابل انعطاف به نام سوند فولی وارد مثانه شما خواهد شد تا ادرار شما را جمع آوری کرده و مثانه را حین جراحی تا حد امکان خالی نگاه دارد. این کار عموما بعد از بیهوشی انجام می شود و شما احتمالا آن را احساس نخواهید کرد. شکم و ناحیه تناسلی شما احتمالا با ماده ضد عفونی کننده شستشو داده خواهد شد. احتمالا لازم خواهد بود تا موی نواحی که در آن برش انجام می شود را کوتاه کنید.
پزشکان معمولا ترجیح می دهند برای انجام سزارین از بیهوشی موضعی استفاده کنند. بیهوشی موضعی به این معناست که شما در حین جراحی هشیار و بیدار هستید اما شکم و پاهای شما بی حس خواهد بود.
بیهوشی موضعی برای سزارین می تواند به چند طریق انجام شود:
- بیهوشی اسپینال: بیهوشی اسپینال با تزریق ماده بیهوشی به اعصاب ستون فقرات نزدیک کمر انجام می شود. به این ترتیب بیهوشی کامل و سریعی در ناحیه پاها و شکم ایجاد می شود. جراحی مدت کوتاهی بعد از بیهوشی انجام می شود زیرا تاثیر این نوع بی حسی بسیار سریع است.
- بیهوشی اپیدورال: در این روش به زمان بیشتری نیاز است و یک کاتتر کوچکی به فضای پیرامون ستون فقرات به نام فضای اپیدورال وارد می شود. کاتتر اپیدورال سطوح ثابتی از داروی بیهوشی را در فضای پیرامون اعصاب حفظ می کند. مقدار بیهوشی پاها و شکم همچنین مدت زمان بیهوشی می تواند بر حسب نیاز تنظیم شود تا از بروز درد پیشگیری کند.
- بیهوشی ترکیبی اسپینال/اپیدورال به نام CSE: در این روش هم تخفیف درد سریع روش اسپنال و هم طول اثر بیهوشی با تنظیمات مناسب فراهم می شود.
اهمیتی ندارد که برای بیهوشی موضعی چه روشی انتخاب می شود، در هر حال شما در حین تولد فرزندتان بیدار هستید و می توانید به طور طبیعی نفس بکشید. برخی خانم ها نگران درد در بیهوشی موضعی هستند. به هر حال در بیهوشی موضعی نیمه پایینی بدن شما تا انگشتان پاها بی حس می شود و تاثیرات آن مدت کوتاهی بعد از جراحی ادامه دارد.
بیهوشی عمومی معمولا در موارد اورژانسی استفاده می شود زمانی که بیهوشی کافی وجود ندارد. اگر به انجام بیهوشی عمومی نیاز باشد شما به صورت وریدی داروی بیهوشی را دریافت خواهید کرد. بعد از این که شما به خواب رفتید، تیوب پلاستیکی به نام تیوب endotracheal را در گلو و نای شما قرار خواهد داد. نای حلق را به مجاری هوایی ریه ها متصل خواهد کرد. زمانی که این تیوب در جای خود قرار گیرد متخصص بیهوشی می تواند تنفس شما را در حین بیهوشی کنترل کند.
اگر بیهوشی موضعی مورد استفاده قرار گیرد همسر و یا دوست شما می تواند در حین جراحی کنار شما باشد، اما در مورد بیهوشی عمومی چنین نیست.
جراحی سزارین چطور انجام می شود؟
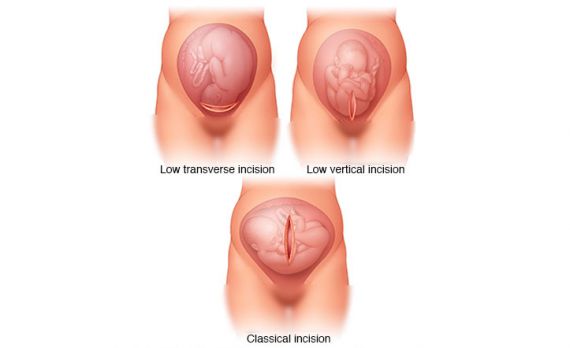
یک برش افقی کوچک روی پوست شما در ناحیه زیر شکم درست بالای خط رویش مو ناحیه تناسلی ایجاد می شود. در موارد نادر برش عمودی مورد نیاز خواهد بود. برش عمودی برخی اوقات در موارد اورژانسی انجام می شود تا روند سریع تر پیش رود. بعد از این که شکم باز شد، مثانه از آسیب محافظت می شود و رحم باز می گردد. برش رحم معمولا به صورت افقی و در پایین رحم می باشد. البته ممکن است برش به صورت عمودی نیز باشد. برش عمودی زمانی ترجیح داده می شود که به برش بزرگتری روی رحم نیاز داشته باشیم و یا اگر بخش پایینی رحم به اندازه کافی متسع نشده باشد تا بتوانیم برش افقی را انجام دهیم.
برش عمودی اغلب در سزارین زودرس مورد نیاز خواهد بود. کیسه آب پاره شده و فرزند متولد می شود و بند ناف نیز با گیره نگاه داشته شده و سپس برش داده می شود.
زمان لازم از آغاز جراحی تا تولد فرزند عموما کمتر از 10 دقیقه است اما در صورتی که سزارین اول نباشد و یا زخم هایی در اثر جراحی های گذشته وجود داشته باشد و یا اگر خانم چاق باشد، ممکن است کمی به طول انجامد. وقتی فرزند متولد شد از بین بردن جفت و بستن شکم و رحم با استفاده از بخیه 30 تا 40 دقیقه به طول می انجامد. کل پروسه سزارین معمولا کمتر از یک ساعت طول می کشد.
پیگیری بعد از سزارین:
کاتتر مثانه معمولا صبح بعد از جراحی سزارین برداشته خواهد شد و شما تشویق به راه رفتن می شوید و نوشیدن مایعات را آغاز خواهید کرد.
اگر از گیره به جای بخیه استفاده شده باشد عموما در طول یک هفته گیره ها برداشته خواهد شد. بخیه ها نیز معمولا خودشان در پوست جذب یا حل می شوند.
در طول هفته های اول بعد از جراحی شما نباید چیز سنگین تر از فرزند خود را بلند کنید. شیردهی می تواند به مدت کوتاهی بعد از تکمیل جراحی آغاز شود. به هنگام شیردهی باید فرزندتان را طوری بغل گیرید که فرزند روی دست های تان باشد و سر او درست زیر سینه قرار گیرد.
خطرات یا عوارض سزارین چیست؟
اغلب مشکلاتی که به دنبال سزارین اتفاق می افتد عبارت است از:
- خونریزی
- عفونت دیواره رحم یا اندومتریت
- آسیب به سایر ارگان های لگنی مانند مثانه و یا روده
خطراتی که جنین را در هنگام سزارین تهدید می کند عبارت است از:
- جراحت پوستی ناشی از برش رحم
- تاخیر در جذب مایع آمنیوتیک حاصل از ریه ها
احتمال بروز عوارض ناشی از بیهوشی نیز وجود دارد. بیهوشی عمومی منجر به ریلکس شدن عمیق و کلی بدن می شود و می تواند سبب شود تا جریان اسید معده به ریه های خانم وارد شود. این عارضه بسیار نادر است. تاثیرات بعد از بیهوشی کلی می تواند سبب خواب آلوده شدن مادر و فرزند شود و پیوند مادر-نوزاد را به تاخیر اندازد. سردرد ممکن است بعد از بیهوشی موضعی اتفاق بیفتد.
بعد از سزارین در چه شرایطی باید با پزشک تماس گرفت؟
بعد از جراحی سزارین شما باید در صورت بروز علائم زیر به پزشک مراجعه کنید:
- تب
- وجود ترشحات خونی یا ترشحاتی به رنگ سبز متمایل به زرد از زخم ها
- بدتر شدن ناگهانی درد در محل برش
- درد لگن یا درد در ناحیه زیر شکم
- ترشحات واژینال با بوی بد یا خونریزی سنگین
- درد یا قرمزی غیر معمول در پاها
- درد در ناحیه قفسه سینه و یا سرفه و یا تنگی نفس